El Cáncer que puede prevenirse sigue matando Mujeres – Por: María José Longo Bautista
Artículo original: El cáncer que puede prevenirse sigue matando mujeres – Agencia Ocote
Guatemala no pudo evitar la muerte por cáncer de cérvix de 872 mujeres en el año 2020. Aunque existe la vacuna para prevenir esta enfermedad, tres formas de detectarla y tratamientos médicos para atenderla. El país ha tenido avances, pero está lejos de la meta para eliminar este cáncer en 2030. Especialistas advierten: Guatemala debe mejorar la cobertura de vacunación contra el VPH, asegurar las pruebas para detectarlo en los servicios de salud y garantizar el tratamiento gratuito para las mujeres.
Sentada en la sala de su casa, en un sillón azul, en medio de dos macetas pequeñas de geranios, Reyna De Paz recuerda. Trae a su memoria el 4 de noviembre de 2019, cuando le diagnosticaron cáncer de cérvix.
Reyna había pasado 14 años con molestias. Sentía dolor y sangrado al tener relaciones sexuales con su esposo. Creía que tenía incontinencia urinaria porque «botaba agua» y cuando menstruaba, la sangre era muy abundante.
Se hizo algunas pruebas de papanicolaou en jornadas de salud pública, pero nunca le diagnosticaron el cáncer. Cuando por fin un médico privado le dijo que tenía un tumor cancerígeno en etapa dos, su familia y ella tuvieron que ver cómo conseguían el dinero para pagar el tratamiento.
Su esposo vendió parte de los implementos de su trabajo y su hijo buscó un empleo.
Recibió las terapias en el hospital del Instituto de Cancerología (INCAN), en Ciudad de Guatemala. Su hija decidió dejar la universidad para acompañarla. Sacó los libros de su mochila y los cambió por bolsas para recoger vómito, pañales, toallas húmedas, atole y plátanos.
Durante su tratamiento, una de las pacientes con cáncer de cérvix muy avanzado, su compañera de la camilla de al lado, murió mientras recibía la quimioterapia.
Reyna también vio cómo mujeres abandonaron el tratamiento porque no podían costearse el viaje desde los departamentos a la capital.
Ahora, en mayo de 2023, tiene 52 años. Aunque continúa con controles médicos, le confirmaron que después de este tiempo logró superar el cáncer.
***
La mayoría de casos de cáncer de cérvix, cáncer cervicouterino o cáncer de cuello uterino lo causa el virus del papiloma humano (VPH). Es prevenible al 100%. Sin embargo, en Guatemala, se trata del segundo tipo de cáncer que más mujeres mata, por detrás del de hígado. ¿Qué está fallando?
Por lo general, entre 10 y 20 años después de una infección, el virus puede convertirse en cáncer. El VPH es un virus de transmisión sexual y el contagio es bastante común. Ochenta de cada cien personas se infectan en algún momento de sus vidas. De hecho, la mayoría de las personas que tienen relaciones sexuales con personas que tienen la infección se contagian, pero la mayoría no tiene síntomas y no sabe que lo tiene.
También puede causar cáncer en la vulva, vagina, pene, ano, boca y garganta, aunque son menos comunes que el de cérvix.
Salud reduce la compra de vacunas contra el VPH
La buena noticia es que el cáncer de cérvix es el único que se puede prevenir con una vacuna. Desde 2006 se aplica la vacuna contra el VPH a nivel mundial. Hay países, como Estados Unidos, que inmunizan a su población desde hace 16 años y han logrado que disminuyan los casos.
A Guatemala, la vacuna llegó 11 años después. El Ministerio de Salud compró las primeras dosis en 2017, pero no las usó hasta 2018. Se consultó a la institución el porqué de la demora, pero no se tuvo respuesta.
Ocote preguntó al departamento de Comunicación Social del ministerio por teléfono, correo y mensajes de texto, desde el 25 de abril de 2023. El personal gestionó una entrevista con Lesly González, profesional del Programa de Inmunizaciones del Ministerio de Salud, quien indicó que esta respuesta en concreto debía darla el Centro Nacional de Biológicos. El personal de Comunicación Social informó que lo resolverían, algo que no sucedió.
Tras insistir, el 17 de mayo solicitaron que se enviara un correo con la consulta concreta, pero no se tuvo respuesta hasta la fecha.
Mientras otros países garantizan la inmunización de toda la población (incluyendo niñas y niños), en Guatemala, el plan de vacunación contra el VPH sólo cubre de manera gratuita a niñas menores de 16 años.
Aunque el grupo prioritario según la OMS debe estar entre los 9 y los 15 años, hasta enero de 2023, el Ministerio de Salud sólo priorizaba a niñas de entre 10 y 14 años.
Por ahora no se inmuniza a los niños en el sistema de salud pública de Guatemala, como ocurre en otros países donde se ha disminuido el contagio del virus y los diagnósticos de otros tipos de cáncer, como el de pene. Tampoco a jóvenes y mujeres de más de 16 años.
Desde 2017 hasta 2022, el Ministerio de Salud compró 2.1 millones de vacunas Gardasil por un total de Q162.3 millones (20.8 millones de dólares). Esta es una vacuna que requiere dos dosis y que actúa contra cuatro tipos de VPH. Existe otra que inmuniza contra nueve tipos de virus, pero en Guatemala sólo se usa en el sector privado.
Inversión de Guatemala en vacunas
El Gobierno de Guatemala ha invertido en los últimos seis años Q162,394,316.37 en vacunas Gardasil para prevenir el cáncer de cérvix.
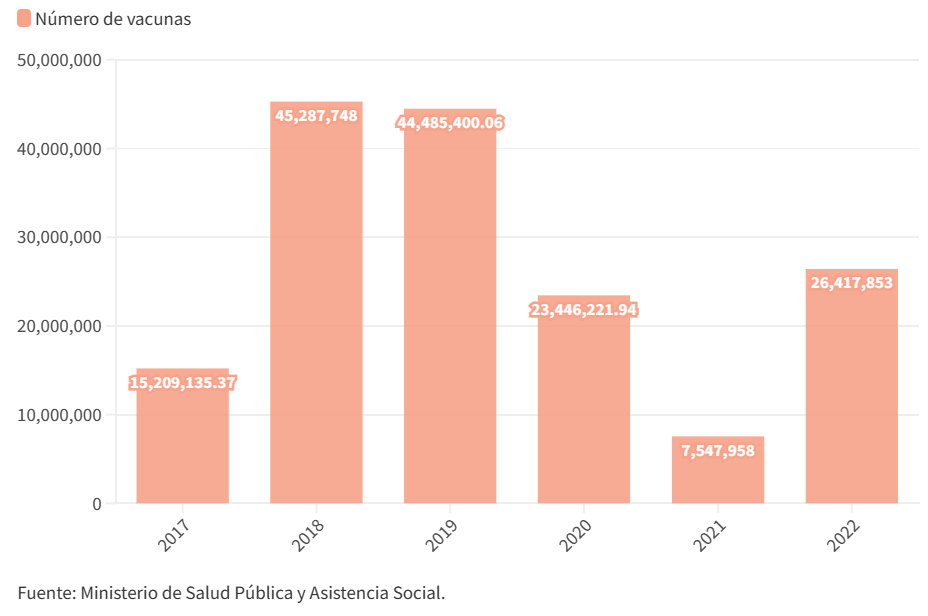
Según Lesly González, profesional técnico normativo del programa de inmunizaciones del Ministerio de Salud, a partir de 2023, los esquemas se reducirán a una sola dosis, aunque la vacuna seguirá siendo la misma. La decisión, dice, se tomó tras analizar estudios internacionales que prueban la efectividad de la vacuna alrededor del 97.5 % con una sola dosis.
La compra de vacunas se hace por medio del fondo rotatorio; una alternativa de la Organización Panamericana de la Salud (OPS), que permite precios más bajos. En 2022, el Ministerio pagó cada vacuna a Q75.47. En el sector privado el precio puede ascender a Q1,500, aunque en otros países como El Salvador, está a menos de Q800.
El año que más se compraron fue 2018, cuando se abasteció con 600 mil dosis. Desde entonces, las compras se redujeron:
Compra de vacunas contra el VPH
El Ministerio de Salud compró la mayor cantidad de vacunas contra el VPH en el 2018, mientras que en el 2021 fue el año que menos adquirió.
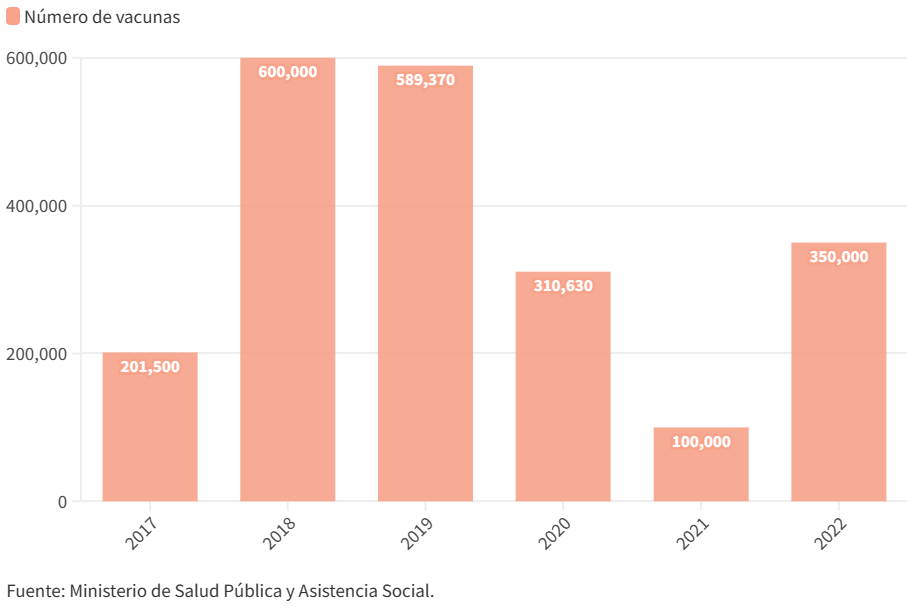
El 25 de abril, el 5 y el 12 de mayo, Ocote consultó al ministerio sobre la causa de la reducción en la compra de vacunas. Hasta el cierre de edición de este texto no habían dado una respuesta.
Baja administración de vacunas
Estas vacunas son insuficientes para la población que se tenía planificado vacunar en este período. En el rango de 9 a 16 años, el Ministerio de Salud Pública y Asistencia Social (MSPAS) informó que ha vacunado a 35 de cada 100 niñas.
Desde enero de 2018 hasta abril de 2023 se vacunaron con dos dosis a 604,290 niñas, según el Ministerio de Salud.
El año 2020 fue el que más vacunas se administraron: 249,780 niñas recibieron la primera dosis y 155,527 las dos. La cobertura no logró alcanzar ni a la mitad de la población de niñas de ese rango de edad que se estimó para ese año. Según el Instituto Nacional de Estadística (INE) era de 1.4 millones de niñas.
Vacunación del VPH en Guatemala
La población de niñas de 9 a 16 años supera por mucho a la cobertura de vacunación de VPH en los servicios públicos de Guatemala.
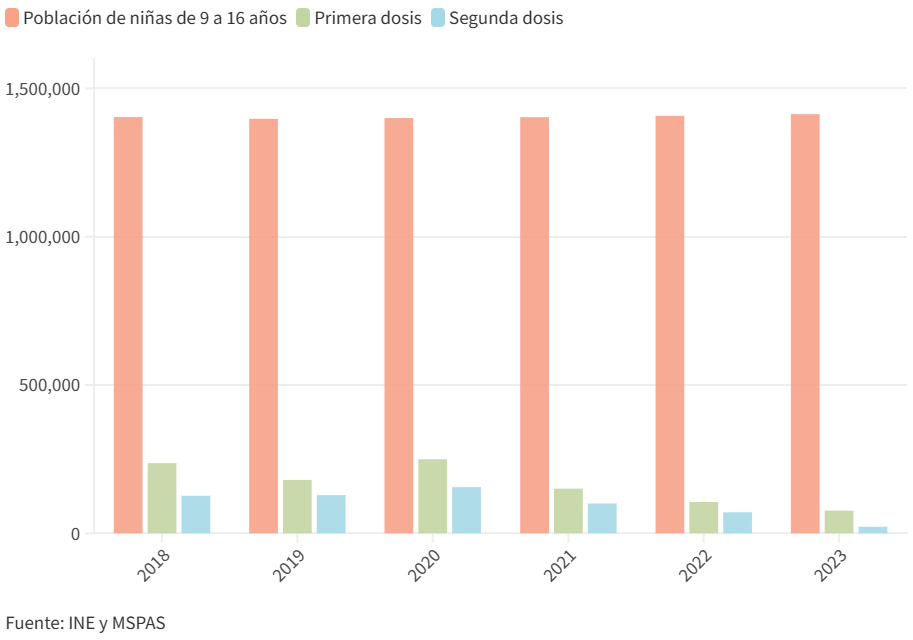
Uno de los indicadores de la OPS/OMS para erradicar el cáncer de cérvix es vacunar al 90% de niñas menores de 15 años. Para lograrlo, a Guatemala le hace falta vacunar a más de medio millón.
«Las vacunas que compramos ahora para VPH sólo alcanzan para cubrir menos del 40% de las niñas que se deberían estar cubriendo. Nos falta incrementar en cobertura y en financiamiento», advierte Mirna Montenegro, directora del Observatorio en Salud Sexual y Reproductiva (OSAR).
Linda Valencia, expresidenta de la Asociación de Ginecología y Obstetricia, recuerda que en Guatemala, un país con altos índices de violaciones de niñas, es especialmente importante que estas estén protegidas de un posible contagio del virus del papiloma humano. Sólo de enero a octubre de 2022, se registraron 1,910 embarazos de niñas menores de 14 años que, según el Código Penal, se consideran producto de una violación.
Una de las estrategias del MSPAS es vacunar a niñas escolarizadas. Hacer jornadas en escuelas, que en 2020, como medida de prevención de contagio de COVID-19, se detuvieron. Según especialistas, como Montenegro, esa es una de las mejores alternativas, pero en este tiempo se han encontrado con algunos obstáculos. Uno de ellos, la desinformación.
Salvador López Mendoza, director del departamento de prevención de la Liga Nacional Contra el Cáncer en Guatemala, explica que se debe orientar la educación a grupos religiosos, políticos y maestros «para que comprendan que, si les ponemos la vacuna a las niñas, prevenimos que comprendan que es una vacuna que protege de un cáncer de matriz en el futuro y que protege al hombre y a la mujer».
López agrega que en lugar de esto, suelen circular informaciones erróneas, como que la vacuna del VPH va a motivar que las niñas inicien antes su vida sexual
Una muerte cada diez horas
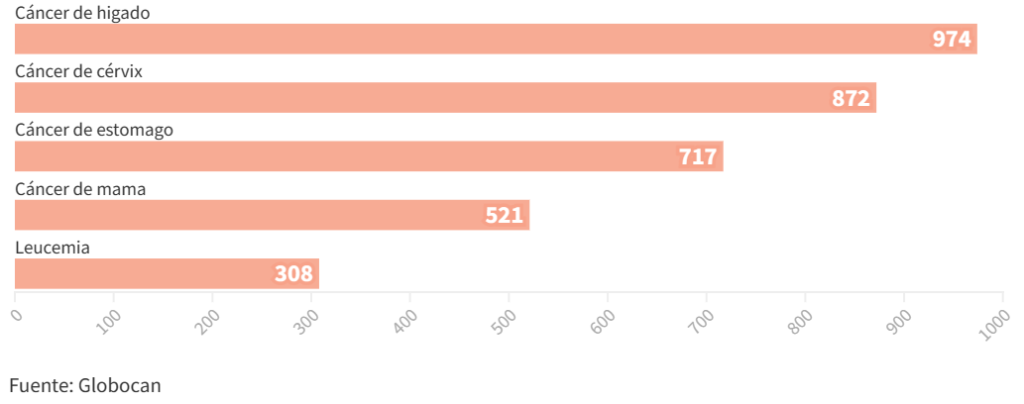
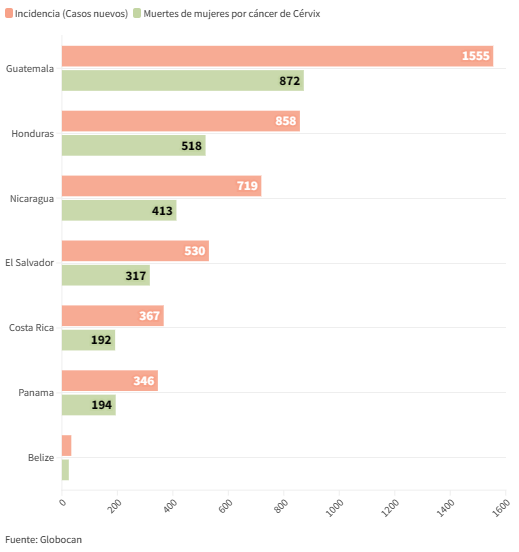
El Observatorio Global del Cáncer (GLOBOCAN) es un portal de la Agencia Internacional para la Investigación del Cáncer, de la Organización Mundial de la Salud (OMS). La información más reciente que maneja es de 2020, cuando reportó una incidencia de 1,555 casos nuevos de cáncer de cérvix en Guatemala. Ese mismo año, se registró la muerte de 872 mujeres por esta enfermedad.
Muerte de mujeres por cáncer en Guatemala
En el 2020 murieron en Guatemala 5,207 mujeres por cáncer y estos son los cinco tipos de la enfermedad con más mortalidad.
Por medio de la unidad de información pública, Ocote solicitó datos de la morbilidad y mortalidad de cáncer cervicouterino de 2008 a 2023. El ministerio respondió con una base de datos incompleta. En algunos registros no incluyó la información de todos los departamentos y las cifras son mucho menores a los datos de GLOBOCAN.
Sobre las muertes por cáncer de cérvix, sólo entregaron cifras de 13 de los 22 departamentos de Guatemala. De 2019 a 2022, según esta información, murieron 75 mujeres. La mayoría —42— en la capital. Sólo en 2020, el MSPAS registra 27 muertes; muchas menos de las 872 que indica el sitio de la OMS.
En la respuesta sobre la morbilidad, el ministerio indicó que registró 8,616 casos de cáncer cervicouterino entre 2008 y marzo de 2023. La cifra más alta se documentó en 2021, con 1,316 mujeres diagnosticadas.
«Los datos de Globocan son una estimación, porque están sujetos a la calidad del dato que generan los países», explicó López. El especialista agregó que Globocan incluye la información de diferentes instituciones. En Guatemala, dice, además del Ministerio de Salud, toman en cuenta datos del INE y el análisis de certificados de defunción.
Según Linda Valencia, estas cifras confirman que «la vacuna contra el VPH debe ser accesible a todas las mujeres, no solo a las niñas y adolescentes».
El Ministerio de Salud no ofrece la vacuna del VPH a mujeres mayores de 16 años. Excepto en los primeros meses de 2022, cuando más de 200 mil vacunas estaban próximas a vencer y el gobierno decidió distribuirlas entre mujeres mayores de 14 años .
«Todos los servicios de salud, así como tienen la vacuna del tetano, deberían de tener la vacuna del VPH siendo Guatemala uno de los países con más incidencia en cáncer de cérvix (en la región)», dice Valencia.
Según GLOBOCAN, en 2020, murieron 2,531 mujeres por cáncer de cérvix en Centroamérica y 4,409 nuevos casos fueron identificados. En ambos panoramas Guatemala tuvo el número más alto. En Centroamérica solo hay un país en donde el cáncer de cérvix no ocupa el segundo lugar en cánceres diagnosticados en mujeres: Costa Rica. Ahí, según Salvador López, de la Liga contra el cáncer, se ha puesto atención importante a la educación, la vacunación y los tamizajes.
Cáncer de cérvix en centroamérica
Encontrarlo para curarlo: del papanicolaou a las pruebas de ADN.
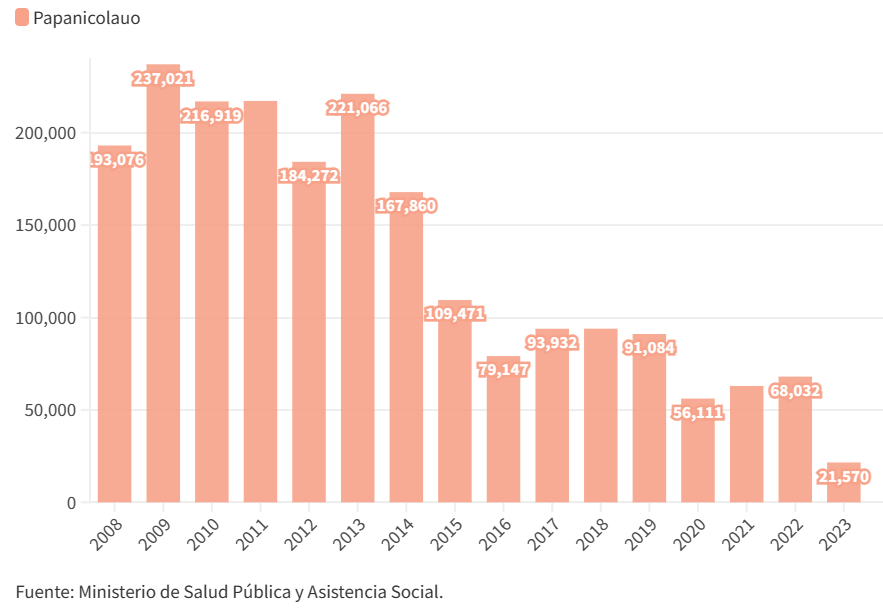
El Ministerio de Salud utiliza tres tipos de tamizajes o pruebas para poder identificar los casos de cáncer de cérvix. El más popular es el papanicolaou. Según la base de datos que la unidad de información pública entregó a Ocote, de 2008 a 2023 se hicieron 2.1 millones de pruebas de papanicolaou en Guatemala.
Con el transcurso del tiempo, en lugar de aumentar el número de pruebas, estas disminuyeron. En 2022 fueron menos de la mitad de las que se hicieron en 2012.
Papanicolou que hace el Ministerio de Salud
Desde el 2008 el número de pruebas de papanicolaou ha disminuido en los servicios de salud a pesar de que el cáncer de cérvix es la segunda causa de muerte en mujeres con cáncer
Claudia Camel Bámaca, técnica normativa del componente de cáncer de Salud Reproductiva del Ministerio de Salud, dice que la cantidad de pruebas que realiza el ministerio depende de varios factores. La capacidad instalada en laboratorios de biología molecular, los mecanismos de compra a gran escala, los precios de las pruebas y su vida media, el presupuesto asignado y la demanda de las usuarias en los servicios.
Montenegro recuerda que, según la OPS/OMS, para eliminar el cáncer de cérvix se necesita que el 70% de mujeres accedan a un tamizaje.
La OPS recomienda, al menos, una prueba de papanicolaou cada tres años para mujeres a partir de los 25 años y hasta los 64, aunque algunos especialistas recomiendan hacerlo anualmente.
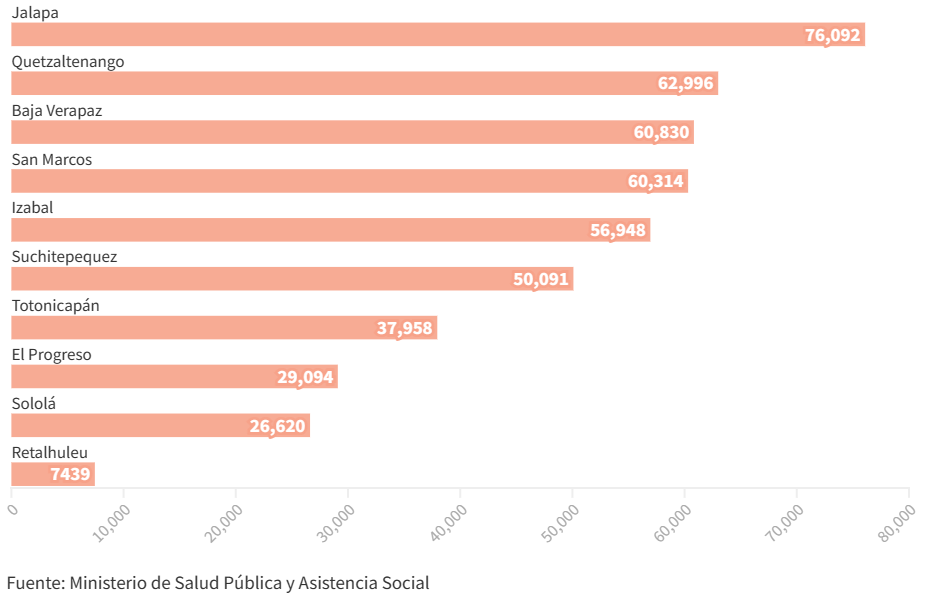
En ese periodo de tiempo, los cinco departamentos donde menos pruebas de papanicolaou se realizaron fueron: Retalhuleu, Sololá, El Progreso, Totonicapán y Suchitepéquez. En Totonicapán y Sololá más del 95 % de las mujeres son indígenas.
Departamentos con menos pruebas de papanicolaou
Pruebas realizadas por el Ministerio de Salud del 2008 al 2023
Según las estimaciones del Osar, sólo el 6% de las mujeres tienen acceso a esta prueba.
«Se necesita tener muchísima más capacidad para que el papanicolaou sea accesible», explica Linda Valencia. «En el tema de accesibilidad, no solo es que las mujeres se puedan tomar las pruebas. El ministerio necesita tener más unidades de resolución diagnóstica, más laboratorios de patología en los departamentos. Muchas veces, una mujer que se hace un papanicolaou en el interior del país necesita dos o hasta tres meses para obtener el resultado», advierte.
En la Liga Nacional Contra el Cáncer, ofrecen jornadas de papanicolaou a precios bajos o sin costo. En la capital el servicio es constante, mientras en el resto de departamentos las jornadas se realizan cuando una organización o grupo comunitario las gestiona. Entre enero y diciembre de 2022, se hicieron 22,736 pruebas.
De estas, 327 mujeres tuvieron un resultado positivo; algunas por lesiones precancerosas y otras por un cáncer más avanzado. En la Liga, el tiempo para entregar los resultados del papanicolaou va de 10 a 24 días.
«En 2022, una niña de 14 años ya tenía una lesión precancerosa. Se dice que el cáncer cervicouterino es de evolución larga, pero vemos mucha gente joven de 30 y 35 años con cáncer invasivo. Cuando uno menciona en los países desarrollados el número de cáncer invasivo que hay en Guatemala, se asustan», dice López, de la Liga.
Otra de las pruebas implementadas en Guatemala es la inspección visual con ácido acético (IVAA). «Los servicios de salud hacen jornadas de IVAA y en una mañana pueden alcanzar a 60 o 70 mujeres. El IVAA no es más que teñir el cérvix con vinagre porque literalmente es ácido acético. Dependiendo la coloración que tome, así se detecta si hay o no lesiones. Las mujeres que son positivas tienen que pasar a un siguiente examen», indicó Montenegro.
Esta prueba no necesita procesar el resultado en un laboratorio.
La base de datos de MSPAS suma 806,072 pruebas de IVAA en Guatemala desde 2008 hasta 2023.
La prueba incorporada más recientemente es la de ADN para VPH, que llegó a los servicios de salud pública por donaciones, pues el ministerio no tiene la capacidad de comprar los insumos. Tiene un costo de 16 dólares.
Montenegro explica que el resultado lo procesa una máquina y no tiene que pasar por un laboratorista. Además señaló que uno de los beneficios es que tiene la opción de autotoma: la misma paciente puede hacerse la prueba.
El personal de salud le explica a la paciente cómo introducir el cepillo, cómo dar cinco vueltas y luego cómo meter el cepillo dentro del tubo. Si la prueba sale negativa, la mujer no tendrá problemas con el virus del papiloma humano en cinco años.
«El problema es que no existe el mecanismo para comprar las pruebas. Venden por aparte el medio de contraste; aparte, hay que comprar el cepillo. El ministerio debe generar un código y juntar todo. Administrativamente, tendrían que dar en un lado los insumos para el laboratorio y aparte los cepillos, y eso no lo permite la Contraloría (General de Cuentas)”, lamenta Montenegro.
Camel informó que el Ministerio de Salud está en una etapa de transición para seguir el tamizaje con pruebas de ADN. «En este momento la demanda de las pruebas no justificaría la continuidad porque es aún muy baja», dijo.
El papel de las comadronas
Ruth García, comadrona y secretaria del consejo directivo de la Coordinadora Departamental de Comadronas Tradicionales de Quetzaltenango (Codecot), asegura que las comadronas tienen «un papel importantísimo» en la prevención del cáncer de cérvix, porque son quienes informan a las mujeres que viven en comunidades del país donde los servicios de salud son limitados.
«Les decimos que se hagan sus exámenes, IVAA o papanicolaou, ahora que tenemos en Quetzaltenango la autotoma de ADN les explicamos que es necesario hacerlo porque nosotras no podemos verlo, simplemente con los exámenes se puede observar. Concientizamos mucho a las mujeres que están sexualmente activas, les informamos y las llamamos para jornadas, además de darles acompañamiento a los centros de salud para luego hacerles el recordatorio de su cita para el papanicolaou o IVAA», cuenta García.
Las comadronas también son las confidentes de muchas mujeres, quienes les han contado que no se hacen la prueba del papanicolaou porque les da «vergüenza» que los hombres las examinen. En otros casos tienen miedo porque han sufrido violencia obstétrica. Malos tratos o agresiones de médicos a quienes prefieren evitar.
En 2020, Ocote realizó un cuestionario para recopilar información sobre cómo es la atención ginecológica y obstétrica para las mujeres cisgénero y los hombres trans en el norte de Centroamérica. En Guatemala lo respondieron 281 personas.
El 42.7% dijo que había recibido algún comentario molesto, hiriente o humillante por parte de algún médico y el 25 % añadió haber recibido algún abuso o agresión.
«Hay médicos hombres muy buenos, pero también hay mujeres con las que he platicado y me han contado las experiencias de médicos que les han hablado o tratado mal. Por eso pienso que si es posible la autotoma de ADN debería estar disponible para todas», dice García.
Linda Valencia asegura que el machismo también tiene mucho que ver con los obstáculos para acceder al papanicolaou. En las comunidades con menos acceso a educación las mujeres no pueden ir a un servicio de salud sin el permiso de su pareja.
«En el tema de la prevención necesitamos más educación integral en sexualidad, las mujeres deben saber que es un cáncer producido por una infección de transmisión sexual, las mujeres deberían de saber cómo cuidarse cuando inician su vida sexual activa, cómo un condón por ejemplo puede evitar que se infecten. Deberían saber que existe una vacuna para la prevención de este tipo de cáncer. Las mujeres y las niñas deberían de tener educación integral en sexualidad, educación preventiva y acceso a la vacuna», concluye Valencia.
Tratamiento costoso
Con el resultado positivo las mujeres deben enfrentarse a otro problema; el acceso al tratamiento.
López, de la Liga contra el Cáncer, explica que el primer paso es hacerse una colposcopia (prueba para ver el cuello uterino muy de cerca y detectar las células cancerosas), pero este examen no está disponible en todos los servicios de salud pública.
En lesiones precancerosas está la opción de hacer una ablación, con un equipo móvil que funciona con baterías. El equipo para hacer este procedimiento en centros públicos fue donado por el proyecto Succes, una iniciativa de la organización internacional Jhpiego que también provee pruebas de ADN para VPH.
Si una paciente necesita cirugía, quimioterapia o radioterapia, las opciones se reducen aún más. En Guatemala, sólo tres hospitales públicos tienen departamento de oncología. Dos de ellos están en la capital: el Hospital General San Juan de Dios y el Roosevelt; el otro es el Hospital Regional de Occidente en Quetzaltenango (HRO).
Gustavo Villagrán es jefe de la unidad de ginecología oncológica del HRO, un hospital que recibe pacientes del área suroccidente de Guatemala y de la frontera con México.
Ahí se realizan quimioterapias y cirugías, aunque el tiempo de espera suele ser de semanas. Si una mujer necesita radioterapia, debe viajar a la ciudad de Guatemala para recibir el servicio en el Instituto de Cancerología (INCAN), al que fue Reyna De Paz, la protagonista de la historia del inicio. «En Quetzaltenango no hay centro para radiación, ni en lo público ni en lo privado, porque son equipos muy caros», explica Villagrán.
El INCAN es un hospital privado con costos más accesibles que otras clínicas. Recibe un presupuesto del ministerio para atender gratuitamente a algunas personas, pero los fondos no son suficientes. En septiembre de 2021, se quedó sin recursos para atender más pacientes referidos del Gobierno de Guatemala.
En 2020, la mayoría de mujeres atendidas en el INCAN llegaron por cáncer de cérvix. La institución brindó tratamiento a 434 pacientes.
En el sector privado se puede acceder al tratamiento, pero no todas las mujeres pueden pagarlo. La ginecóloga Linda Valencia cuenta que, de acuerdo a su experiencia, se necesitan hasta unos 100 mil quetzales (algo más de 12,800 dólares) para poder acceder sólo al tratamiento quirúrgico. «Si estamos hablando de radiación y quimioterapia, en el nivel privado se necesitan por lo menos 1 millón de quetzales (por encima de 128 mil dólares) para todo el tratamiento», asegura.
Una opción más es el seguro social, pero no todas las personas tienen acceso a este y menos las mujeres, pues la mayoría labora en el sector informal. Por cada 100 afiliados en el Instituto Guatemalteco de seguridad Social, sólo 34 son mujeres.
La estrategia 90/70/90 de la OMS para eliminar el cáncer de cérvix incluye que el 90% de mujeres acceda al tratamiento.
«Está bien, podemos decir que debemos tener más hospitales de cáncer, pero ¿con qué recurso humano? A la par debe ir la formación de posgrados y los fondos. Invertir la cantidad millonaria que se necesita para infraestructura y equipamiento”, aclara Salvador López.
Para superar el cáncer de cérvix, Reyna De Paz necesitó 25 sesiones de radioterapia de Q645 cada una, 10 de quimioterapia de Q8,500 cada una y tres sesiones de braquiterapia de Q16,500 cada una. En total fueron Q150,650; más de US$19 mil.
Después de su quimioterapia número 11, Reyna se quedó sin dinero. Había decidido abandonar el tratamiento. El último día que fue al INCAN una trabajadora del Ministerio de Salud se le acercó y le contó que si no podía pagar más terapias debía tramitar que el Gobierno de Guatemala le cubriera los gastos.
Aunque consiguió el apoyo, lamenta que no todas las pacientes lo logren. «El gobierno debería escuchar la necesidad de todas las personas con cáncer. El hospital del INCAN ayuda en lo que puede, pero hay muchas personas del interior del país que no tienen dinero para pagar. El tratamiento debería ser gratis para quienes lo necesiten», dice.
«Como es un cáncer prevenible hablamos de los derechos de las mujeres a esa prevención», concluye Montenegro. «Es mucho más barato pagar pruebas y vacunar a las niñas que, luego, intentar tratar un cáncer de cérvix que tenga un estadio avanzado. Muchas mujeres prefieren morirse en su casa con diagnóstico de cáncer avanzado porque no tienen ni para el transporte».
Guatemala tiene siete años para cumplir los objetivos de la OMS: que 9 de cada 10 niñas estén vacunadas contra el VPH, 7 de cada 10 mujeres se hayan hecho una prueba y 9 de cada 10 mujeres puedan acceder al tratamiento. Hasta ahora no se llega ni a la mitad de estos indicadores.
Fuente: El cáncer que puede prevenirse sigue matando mujeres – Agencia Ocote
